Первым в мире лапароскопическую холецистэктомию (ЛХЭ) выполнил профессор Erich Muhe из Боблингена, Германия, 12 сентября 1985г., за что немецким обществом хирургов ему был объявлен выговор. В 1992 от этого же общества он получил высшую премию организации – ежегодную награду Германского хирургического общества.
Доктор Philip Mouret, Лион, Франция выполнил ЛХЭ в 1987. Хирурги Reddick и Olsen выполнили ту же процедуру в 1989 в США. С этого момента ЛХЭ быстро распространилась по всему миру, как метод лечение желчнокаменной болезни (ЖКБ). Хотя хирурги и были очарованы малоинвазивностью операции, серьёзной проблемой оставался холедохолитиаз (ХДЛ), частота которого достигала 10% из всех больных, страдающих ЖКБ. Поэтому хирурги задумались о путях диагностики – до, во время и после операции, а также лечения ХДЛ малоинвазивными методами.
В 1991 Reddick и Olsen опубликовали первое описание лапароскопической холангиографии. Однако, хотя техника была вполне осуществимой, выполнение процедуры было затруднительным теми инструментами, которые существовали в то время. Поэтому врачи больше полагались на дооперационные методы диагностики ХДЛ – ретроградную холангиопанкреатикографию (РХПГ). В случае обнаружения холедохолитиаза до операции конкременты удаляли при эндоскопической папиллосфинктеротомии (ЭПСТ) с последующей ЛХЭ.
Эра ЛХЭ продолжается более 25 лет. За этот период диагностика и лечение ХДЛ эволюционировала. Она может быть дооперационной, интраоперационной и послеоперационной.
(А) Предоперационная диагностика и лечение ХДЛ
Большинство больных с холедохолитиазом могут быть идентифицированы до операции.
Клинические проявления
- Многие пациенты жалуются на боли в верхнем отделе живота, начинающиеся в эпигастрии и распространяющиеся в зону правого подреберья с иррадиацией в спину или плечо.
- Иногда больные имеют в анамнезе кратковременную желтуху или эпизоды потемнения мочи.
- Боли в животе нередко сопровождаются ознобом и температурой.
- У больных могут быть приступы холангита или панкреатита.
Биохимические тесты
- Уровень прямого билирубина в плазме выше, чем непрямого.
- Повышение щелочной фосфатазы
- Повышение уровня трансаминаз
- Повышение уровня амилазы или липазы
Радиологические тесты
- Обычная рентгенография брюшной полости может показать затенение в правой гипохондриальной области.
- УЗИ может показать 1-2 конкремента в нижней части ОЖП, однако нередко этот отдел холедоха скрыт газами 12-перстной кишки, тогда проток не виден чётко. В этом случае УЗИ показывает расширение проксимальной части жёлчного протока и внутрипечёночную дилатацию.
- Магнито-резонансная холангиография – это не инвазивная процедура, дающая отличную визуализацию печени, жёлчного пузыря и протоков на всём их протяжении.
- КТ – сканирование. Эффективно при механической желтухе.
Эндоскопический тест
- Эндосонография. Это инвазивная процедура, но менее опасная, чем РХПГ. Эффективна для диагностики конкрементов в терминальном отделе холедоха.
- РХПГ – инвазивное исследование, позволяющее уточнить анатомию и причину обструкции билиарного тракта. Кроме того, процедура позволяет сразу перейти к лечению обструкции в зависимости от её природы.
Лечение
- При наличии ХДЛ выполняют РХПГ, сфинктеротомию и экстракцию конкрементов. Далее показана ЛХЭ.
- Если жёлчные протоки не очищены полностью, или конкременты более2,5 смв диаметре, хирург может поступить следующим образом:
- Произвести эксплорацию холедоха и удаление конкрементов лапароскопически после ЛХЭ.
- Выполнить открытую холецистэктомию (ОХЭ) с эксплорацией холедоха.
(Б) Интраоперационная диагностика и лечение ХДЛ
Клинические проявления
В следующих ситуациях хирург хотел бы подтвердить/исключить ХДЛ интраоперационно:
- Дооперационный уровень цифр биохимических тестов находится на верхней границе нормы – билирубин и щелочная фосфатаза.
- Умеренное расширение ОЖП, но его терминальный отдел чётко не виден на УЗИ.
- Рецидивирующие приступы желтухи у больного с множественными конкрементами в жёлчном пузыре, когда дооперационные УЗИ/МРТ/билирубин – в норме.
- При лапароскопической диссекции обнаруживают широкий пузырный проток.
Диагностика
Интраоперационная диагностика конкрементов в ОЖП может быть произведена при помощи
- Интраоперационной лапароскопической холангиографии
- Интраоперационного лапароскопического УЗИ
Холангиография – наиболее известный метод видуализации конкрементов в ОЖП. Кроме того, это первый шаг к эксплорации холедоха через пузырный проток. При УЗИ используют высокочастотный датчик в 7-10 МГц.
Лапароскопическое УЗИ даёт более точную информацию, чем холангиография, имеет следующие преимущества:
- Отсутствует облучение.
- Исследование повторяемо.
- Более чувствительно для обнаружения камней.
- Более специфично.
Лапароскопическое УЗИ несёт в себе некоторые неудобства в сравнении с холангиографией:
- Терминальный отдел холедоха чётко не виден.
- Панкреатит или жировые отложения вокруг поджелудочной железы затрудняют визуализацию.
- Дуоденальные дивертикулы, содержащие газ, симулируют тень конкрементов.
- Существует кривая обучения.
- Оборудование не всем доступно.
Лечение
Если диагноз холедохолитиаза установлен на операции, выбор тактики зависит от различных факторов –
- Состояние пациента
- Калибр ОЖП и место расположения конкремента
- Квалификация врача, выполняющего РХПГ в клинике
- Наличие оборудования для эксплорации ОЖП
- Опыт хирурга в лапароскопической билиарной хирургии
Выбор метода лечения будет таков:
- Завершение ЛХЭ и клиническое наблюдение за больным. Такой путь возможен, если конкременты в ОЖП очень малы.
- Завершение ЛХЭ и выполнение послеоперационной РХПГ. Такая тактика оптимальна, когда диаметр камней 4-5мм, маловероятно, что они выйдут сами, а РХПГ доступна.
- ЛХЭ и лапароскопическая эксплорация ОЖП.
Здесь возможны два пути:
- Доступ к ОЖП через пузырный проток (i)
- Лапароскопическая холедохотомия (ii):
- холедохотомия с внутренним дренажём
- холедохотомия без дренажа
- холедохотомия с Т-образным дренажём
- холедохо-дуоденостомия
- Открытая холецистэктомия с открытой эксплорацией холедоха
i) Лапароскопический доступ к ОЖП через пузырный проток
Этот доступ приемлем в тех случаях, когда нет большого различия между диаметром протока и размерами конкрементов.
Показания
- Одиночные/множественные конкременты диаметром 6мм или менее
- Пузырный проток диаметром 4мм или более
- Пузырный проток впадает в ОЖП прямо c латеральной стороны
- Плохие условия для наложения лапароскопических швов
Противопоказания
- Конкременты диаметром более 6мм
- Пузырный проток диаметром менее 4мм
- Внутрипечёночные конкременты
- Пузырный проток впадает в ОЖП сзади или дистальнее расположения конкрементов в ОЖП
Процедура
Дилатация пузырного протока важна для успешного проведения транспузырной процедуры. Проволочный проводник вводят через отверстие в пузырном протоке в ОЖП. Далее баллонный дилататор или буж вводят по проводнику. Необходимо соблюдать осторожность, чтобы не оторвать пузырный проток от желчного пузыря. Это возможно либо при дилатации, либо при излишней тракции за жёлчный пузырь. Если отрыв происходит, становится невозможным ввести инструмент в культю пузырного протока. Это наиболее частая причина неудач. Поэтому отверстие в пузырном протоке (ПП) не должно превышать 50% его периметра.
Холедохоскопию выполняют через пузырный проток. Конкремент захватывают корзинкой под прямым визуальным контролем холедохоскопа.
Некоторые хирурги вводят корзинку в пузырный проток под флюороскопическим контролем. Конкременты иногда крупнее, чем внутренний диаметр пузырного протока. В этой ситуации захваченный в ловушку конкремент и корзинка могут застрять в ОЖП, что делает невозможным их удаление через пузырный проток. В этой ситуации требуется холедохотомия. Поэтому «слепая» техника менее благоприятна, даёт большее число осложнений и оставленных конкрементов.
Преимущества
- Т-образный дренаж исключен
- Риск стриктуры ОЖП после холедохотомии маловероятен
ii) Лапароскопическая холедохотомия при конкрементах ОЖП
Этот доступ показан, когда конкременты ОЖП велики.
Показания
- ОЖП более 1см
- Адекватная дилатация ПП невозможна
- Конкременты ОЖП больше, чем диаметр пузырного протока
- Неудачная экстракция через ПП, при дилатации ОЖП
- Крупный плотный камень нижней части ОЖП, который может потребовать литотрипсии
- Внутрипечёночные конкременты
Противопоказания
- Диаметр ОЖП менее 6мм
- Неблагоприятные условия для наложения лапароскопического шва
Процедура
Выполняют разрез длиной1 смна передней стенке супрадуоденальной части ОЖП. Холедохоскоп вводят через правый среднеключичный порт. Лапароскопическое и холедохоскопическое изображение контролируют по одному или двум мониторам. Холедохоскоп осторожно вводят в протоковую систему. Тёплый солевой раствор постоянно подают в проток через рабочий канал холедохоскопа для получения качественного изображения. Конкремент визуализируют, корзинку проводят за конкремент, открывают, захватывают камень и извлекают его наружу.
Для плотных конкрементов диаметром более 2,5см рекомендован ригидный эндоскоп – нефроскоп/уретероскоп и дробление камня при помощи литотриптера, Полноту удаления конкрементов из ОЖП контролируют проведением ригидной оптики до сфинктера Одди. Проксимальные протоки также визуализируют для того, чтобы убедиться в отсутствии конкрементов в печёночных протоках.
Если хирург удовлетворён результатами холедохолитотомии, процедура может быть завершена одним из следующих способов.
- Оставление 10см внутреннего стента, введенного через ОЖП в двенадцатиперстную кишку, при этом нижний конец трубки находится в дуоденум, а верхний – в ОЖП. Холедохотомное отверстие ушивают непрерывным викриловым швом 4/0. Месяц спустя на основании УЗИ и биохимических анализов убеждаются в чистоте протоков и удаляют стент через дуоденоскоп.
- Холедохотомическое отверстие ушивают без стента – когда хирург уверен в отсутствии резидуальных конкрементов в ОЖП, также как и в отсутствии дистальной билиарной стриктуры.
- Ушивание холедохотомического отверстия на Т-образном дренаже. Некоторые хирурги привыкли к такому завершению холедохотомии в эпоху открытой хирургии, этот путь позволяет им чувствовать себя комфортно. Другой резон – возможность выполнения через Т-образный дренаж холангиографии в конце операции. Если при этом обнаружены остаточные конкременты, хирург может продолжить лапароскопичекую эксплорацию холедоха, перейти к открытой процедуре или отдать предпочтение последующей РХПГ или литотрипсии.
Холедоходуоденоанастомоз
Эту операцию выполняют, при:
- Серьёзной дилатации ОЖП
- Наличии дистальной стриктуры холедоха
- Первичных конкрементах ОЖП
Интраоперационная РХПГ
Она может быть:
- Антеградная – сфинктеротомию выполняют через холедохотомное отверстие
- Ретроградная – сфинктеротомию выполняют через дуоденоскоп.
Оба доступа в интраоперационном исполнении весьма громоздки и могут закончиться неудачей.
(С) Послеоперационная диагностика и лечение конкрементов ОЖП
Клинические проявления
Больные с оставленными конкрементами после ЛХЭ могут обратиться повторно с:
- Приступами болей в правом подреберье с иррадиацией в спину
- Эпизодами желтухи и потемнения мочи
- Эпизодами ознобов и повышения температуры
Диагноз
Может быть подтверждён:
- Биохимическими тестами-
- Повышение уровня билирубина сыворотки
- Повышение уровня щелочной фосфатазы
- Повышение уровня трансаминаз
- Лейкоцитоз
- УЗИ брюшной полости
- Эндосонография
- МРТ
Лечение
Зависит от доступности тех или иных методов, а также от размеров конкрементов. На сегодня процедурой выбора признана РХПГ. Если она не доступна, то можно прибегнуть к:
- Лапароскопическлй эксплорации ОЖП при его достаточной дилатации
- Открытой эксплорации холедоха с оставлением Т-образного дренажа
- Лапароскопической или открытой ХДА
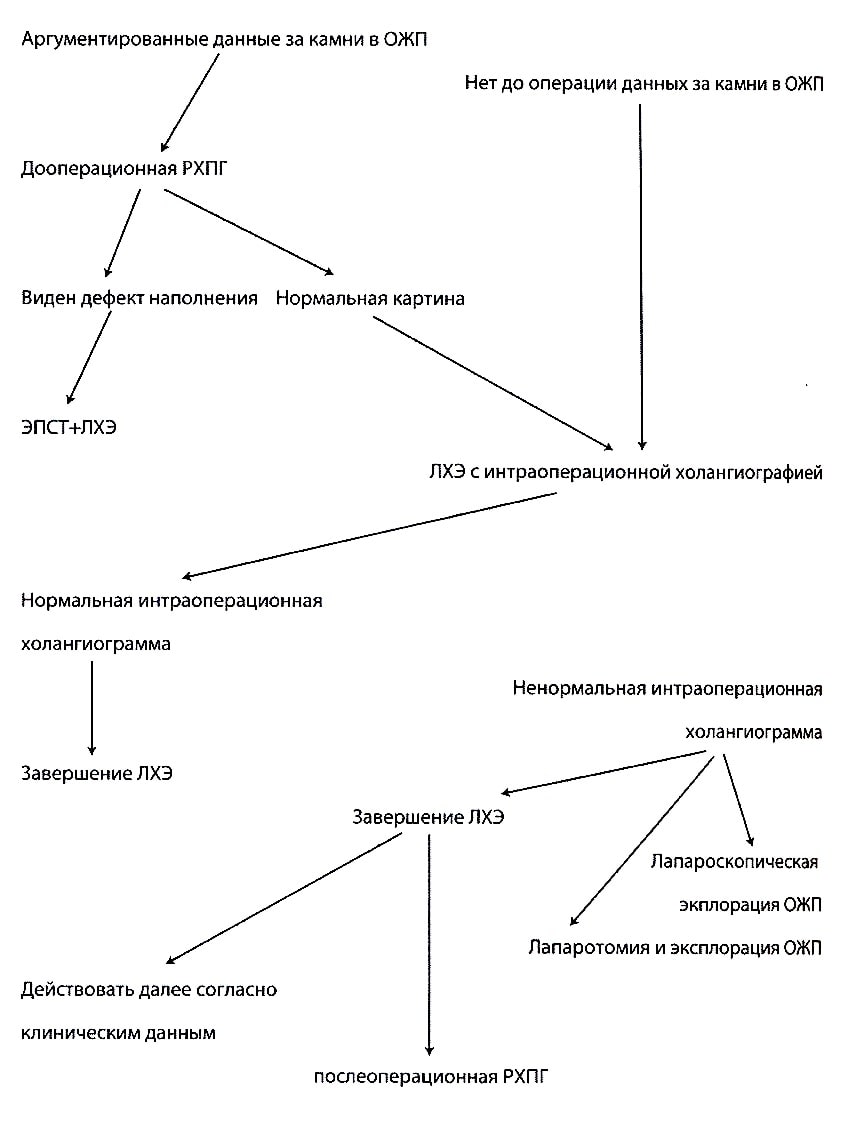
Рисунок: Алгоритм диагностики и лечения холедохолитиаза в эпоху эндохирургии
Журнал «Консилиум главных врачей», № 1 (13) / 2013